Дискомфорт в почках или трудности с мочеиспусканием, а вы откладываете визит к врачу до последнего момента? Не стоит. Почему это может быть опасным и к чему это может привести мы спросили у врача.
Разобраться с функциями врача-уролога журналистам Свободного радио помогает врач-уролог Краматорской городской больницы №2, ассистент кафедры урологии Донецкого национального медицинского университета Иван Генбач.
Мы уже общались с Иваном о неудобную для многих мужчин тему — обрезание. Прочитать это интервью вы можете по ссылке.
Врач-уролог — это специалист, который занимается вопросами диагностики, лечения и профилактикой органов мочевыделительной системы, органов половой системы и репродуктивной системы у мужчин.
В компетенцию врача-уролога входит диагностика заболеваний почек, мочевого пузыря, мочеточника, мочеиспускательного канала, надпочечников. Ну и также половых органов у мужчин: предстательной железы, полового члена, тестикул и связанными с ними маленькими структурами (придатками, семенных пузырьков и т.д.).
Также в компетенции врача уролога-хирурга некоторые заболевания органов, входящих в забрюшинное пространства, недержание мочи и опущение органов малого таза у женщин.
Чаще все же обращаются мужчины. Женщин где 30-45 процентов.
У врача-уролога в идеальном варианте надо наблюдаться, как и у каждого специалиста, не менее раза в год. Ну это в идеальном варианте. Наблюдаться, проходить обследования, делать УЗИ, знать, что у тебя все хорошо со здоровьем и болезни не возникли нигде.
Особенно пристальное внимание следует уделять мужчинам старше 38-40 лет. Им в обязательном порядке следует посещать уролога раз в год для исключения и ранней диагностики такого заболевания, как рак предстательной железы.
До 17 лет пациентами занимается детский врач-уролог.
Чаще к урологу приходят с жалобами на проблемы с мочеиспусканием. Мужчины, женщины. На какие-то болезненные ощущения при мочеиспускании, или в органах. Наличие отличий в моче, ее запаха. Чаще всего — это поводы обратиться к врачу.
Особенно никак не повлияла. Просто пациентов стало несколько сложнее лечить, потому что нередко пациенты, которые обращаются, могли болеть коронавирусной болезнью. Поэтому во время лечения «наших» болезней у них проявлялась пневмония. Такими пациентам заниматься сложнее, особенно, когда им необходимо какое-то оперативное вмешательство с наркозом или анестезией.
Ну, кроме того, что нужно гигиенично подготовиться к приему (обработать наружные половые органы), можно самостоятельно обследоваться, например сделать общий анализ мочи. Значительно более информативно приходить к урологу на первичный прием с общим анализом мочи и УЗИ «основных» органов: почек, мочевого пузыря и предстательной железы для мужчин. Для первичного приема это более чем достаточно.

Особой разницы нет. Однако следует учитывать, что осмотр у женщин проводится, в том числе в гинекологическом кресле. Поэтому пациентке следует готовиться к осмотру как на прием у гинеколога.
Если есть острая необходимость. Например, если во время этого «момента» есть нарушение мочеиспускания, то конечно можно обращаться.
Мочекаменная болезнь — это группа патологических состояний, связанных с возникновением камней в мочевыделительной системе, в частности в почках и мочевом пузыре. Состояний, связанных с движением камней из почек в мочеточник, из мочеточника в мочевой пузырь, из мочевого пузыря в уретру. Это “острое” состояние. А также последствия этих состояний.
Камни в почках нередко вызывают пиелонефрит (инфекционно-воспалительный процесс в верхних отделах мочевыводящих путей почек — ред.), Паранефрит (воспалительное заболевание почки, которе проявляется распространением гнойного процесса предпочечной жировой клетчатки — ред.). Камни в мочеточнике также вызывают такие состояния. Камни в мочевом пузыре вызывают, в том числе, острую задержку мочи.
Мочекаменная болезнь почек проявляется обычно болью в этих органах. Нередко эти болезни имеют скрытый характер, не проявляют себя до поражения органа этой болезнью. Камни, которые попадают в мочеточник обычно проявляются приступами острой боли. Камни в мочевом пузыре проявляются нарушением мочеиспускания, болью при мочеиспускании, кровью в моче и частым болезненным мочеиспусканием.
В первую очередь это регулярное обследование. Делать УЗИ внутренних органов: почек, мочевого пузыря. Особенно, если в семье человека уже были случаи этой болезни. Людям, у которых эти болезни уже были, следует тщательно обследовать эндокринную систему, щитовидную железу. Делать специальные анализы крови, устанавливать в моче и крови минералы из которых формировался камень.
Относительно питания — это общие рекомендации. Человек должен выпивать достаточное количество жидкости где 1,5-2 литра в день. Умеренно потреблять соленые продукты и жареную пищу.
А вообще, в мочекаменной болезни присутствует прежде всего явный генетически-способствующий фактор. Поэтому образ жизни — это второстепенный фактор, но на него тоже нужно по возможности влиять. Людям, у которых эта болезнь уже была, стоит сделать геологическое исследование камней, чтобы определить состав и на базе этого уже разрабатывать диету. Чтобы эта болезнь больше к человеку не вернулась.
Прежде всего это выполнение скрининга. Это проще всего. Выполнение ультразвукового исследования. Однако если врач имеет хоть малейшие сомнения по ультразвуковой картине, тогда необходимо делать компьютерную томографию. На сегодня это самый точный способ выявления мочекаменной болезни.
Маленькие камни до 2-3 мм, которые выросли у человека и «вышли погулять» и вызвали приступ острой боли могут самостоятельно покинуть организм на фоне противовоспалительного лечения, лечения мочегонными препаратами.
Камешки, больших размеров могут становиться хирургической проблемой и требуют оперативного лечения.
По оперативному лечению. Камни в почках убираются по-разному. Для мягких камней используют дистанционной литотрипсии (метод разрушения камней в мочевой системе с помощью ультразвуковых волн направленного действия — ред.). Для более плотных, крупных камней предусмотрены перкутанные методы. То есть дробление камней через кожу специальным тонким устройством. Или специальным гибким устройством, вводится через мочеиспускательный канал.
Камни в мочеточнике, которые застряли и не выходят, удаляют также через мочеиспускательный канал. Выполняется уретроскопия. Вводят специальный длинный инструмент, который позволяет захватить камень, или раздробить его лазером или ультразвуком.
Камни в мочевом пузыре также дробятся. Если это маленькие камни, то через мочеиспускательный канал. Если крупные — через специальное отверстие, которое делается над лобком.
В особо тяжелых случаях, когда камни слишком большие, делается «древняя» операция — цистолитотомия. Делается небольшой разрез и камень извлекают целиком.
Человек может столкнуться с проблемой острого воспалительного процесса, когда в заблокированном органе будет появляться гной и орган начнет гнить. В этом случае человек может потерять орган. А там где есть гной, есть риск развития сепсиса — это жизнеугрожающее опасное состояние, которое трудно лечить.
Аденома предстательной железы — это болезнь, связанная с увеличением и разрастанием клеток железы, увеличением размеров органа и как следствие — сдавлением канала и нарушение мочеиспускания.
Связей между размером аденомы и риском развития рака нет. С физиологической точки зрения — да. Клетки могут мутировать и могут появиться раковые клетки. Но это не обязательно. Рак предстательной железы — это болезнь, обусловленная более возрастными особенностями и накопительными мутациями. Также связь с гормональными изменениями у людей старшей возрастной группы.
Ну прежде всего это сложности с мочеиспусканием. Струя становится слабой, тонкой. Задержки мочеиспускания. Ощущение неполного мочеиспускания. Необходимость повторных мочеиспусканий через определенный короткий промежуток времени.

Аденома предстательной железы диагностируется урологом при осмотре после специальных анализов. Прежде всего пациенту, у которого есть подозрение на эту болезнь, нужно сдать анализ крови на онкомаркер, это ПСА (простата специфический антиген). После этого исследования пациенту нужно сделать трансректальное УЗИ — это самый быстрый метод, который позволяет определить объем органа, многие его внутренних качества, увидеть наличие узлов. Ну и увидеть остаточную мочу. После мочеиспускания мы просим человека помочиться и анализируем, сколько жидкости осталось. Если ее много — значит есть изменения, которые, помимо прочего, обусловленные аденомой предстательной железы.
Это зависит от стадии болезни. На начальных стадиях, если болезнь была рано обнаружена, есть возможность корректировать симптомы консервативно специальными препаратами. Если мы видим, что лечение ими неэффективно, если у человека возникают эпизоды задержки мочи, или если размер аденомы достиг значительных размеров — тогда речь идет об оперативном лечении.
Варикоцеле — это болезнь, связанная с расширением вен семенного канатика и яичка. Чаще всего речь идет о левом яичке. Анатомически у него есть большая склонность к этой болезни.
Прежде всего это дискомфорт, болезненные ощущения в яичках. Также вены, которые можно пальпировать в яичке, раздутые вены. Все, что можно увидеть, прощупать пальцам или увидеть на ультразвуковом аппарате. Есть стандарты диаметра вен. Адекватным диаметром вен семенного канатика считают 2,3 мм. Все что больше — позиционируется как варикоцеле.
Различают три степени варикоцеле. На первой ступени проблему не видно глазами, но видно на УЗИ-аппарате. Варикоцеле второй степени — это болезнь, которая имеет клинические проявления. Когда человек жалуется на болезненные ощущения в яичке при физической нагрузке, при половом контакте и тому подобное. Варикоцеле третьей степени — это болезнь, которую можно увидеть невооруженным глазом: кистевидные сплетения, которые можно увидеть через кожу без использования специальных устройств.
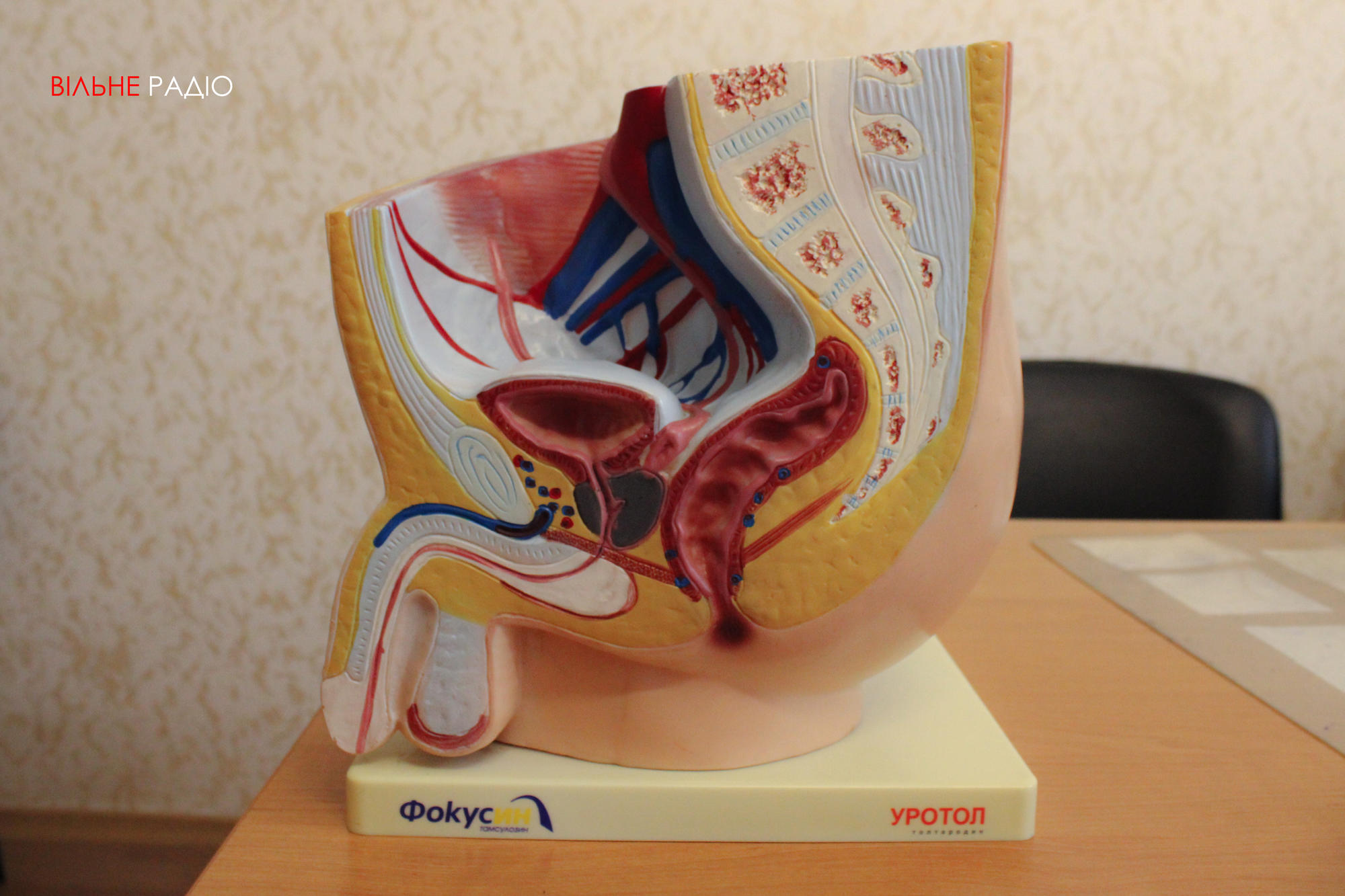
Варикоцеле может привести к бесплодию. Говоря о лечении бесплодия, уролог прежде всего рассматривает возможность варикозного расширения вен яичка.
На ранних стадиях это лечится корректировкой образа жизни. Подбором оптимального количества физической нагрузки, специального компрессионного белья, употреблением препаратов.
На тяжелых стадиях уже предлагается лечение оперативного характера. Патологические вены пережимаются, а учитывая наличие у организма ресурсов запасного оттока крови, наблюдается клиническое выздоровление и восстановление адекватного кровообращения в яичках.
Эректильная дисфункция — это группа состояний при которых происходит нарушение эрекции у мужчин. Она приводит к неполноценности полового акта, или его невозможности. Эта проблема имеет урологическое звено, неврологическое и психогенное. Это Интердисциплинарная проблема.
Импотенция — это самый частый вид эректильной дисфункции.
Физиологическая импотенция, связанная с изменениями сосудистого кровоснабжения, гормональными изменениями встречается у пожилых мужчин старше 60 лет.
У молодых пациентов в возрасте до 40 лет, мы обращаем внимание на физиологически гормональные изменения. Проблемы с избыточным весом, ожирением.
У молодых пациентов чаще всего это связано с психологическими факторами или с нарушением уровня тестостерона, гормональными нарушениями.
Кроме очевидных факторов, таких как возраст пациента, травмы половых органов, спины, инсульты, инфаркты на развитие этой болезни влияют психологические факторы: жизненные трудности, избыток стресса, нехватка сна и отдыха и тому подобное.
Да. Влияют профессиональные вредности. Например, химические факторы будут способствовать.
Если мастурбация не имеет переходящих в психиатрическое нарушение состояний, то она не имеет оказывать вред.
Правильный алгоритм лечения представляет собой, во-первых, исключение психогенных факторов, работу со специалистом-психологом. Затем исключения гормональных изменений. Ну и параллельно терапия, направленная на улучшение кровотока сосудов полового члена. Вторая линия терапии — назначение специальных уколов в половой член. Третья линия терапии — фалопротезирование.

Слава Богу, сейчас таких пациентов меньше. Очень редко мы видим пациентов с каким-то сифилисом, хламидиозом, уреаплазмозом.
Проблемы, которые мы видели в запущенном состоянии, это рак наружных половых органов у мужчин, реже у женщин, который был спровоцирован папилломавирусной инфекцией: значительные анатомические изменения, которые переросли в онкологические. Это тяжелые состояния, требующие больших уродующих операций. Чаще это пожилые люди, которые запустили себя и уход за собой.
Отдельную группу состояний, которые нечасто встречаются в урологии, составляют пациенты с инородными телами в половых органах. Это люди, и мужчины, и женщины, которые помещают себе в мочеиспускательный канал бытовые предметы: карандаши, ручки, брасматик. Был у меня случай, когда пациент вставил себе крючок для вязания. Извлекаем такие предметы или через мочеиспускательный канал, или через разрез на мочевом пузыре.
Бывают пациенты, в основном мужчины, которые «накручивают» себе на половые органы различные предметы: кольца, гайки. Наблюдали такие вещи, в том числе когда происходила мумификация органов. Тогда возникала необходимость выполнять калечащую операцию — удаление нежизнеспособных органов.
Читайте также: