Що відчуває людина під час обстеження у проктолога? Чому краще не відтягувати лікування проблем кишківника? Що таке геморой? Ці та інші “незручні” питання ми поставили лікарю-проктологу.
Відповідає на наші запитання Жаріков Станіслав Олегович — кандидат наук, доцент, завідувач кафедри хірургії, ендоскопії та реконструктивно-відновлюючої хірургії, отоларингології, променевої діагностики Донецького національного медичного університету, що переїхав до м. Краматорськ.

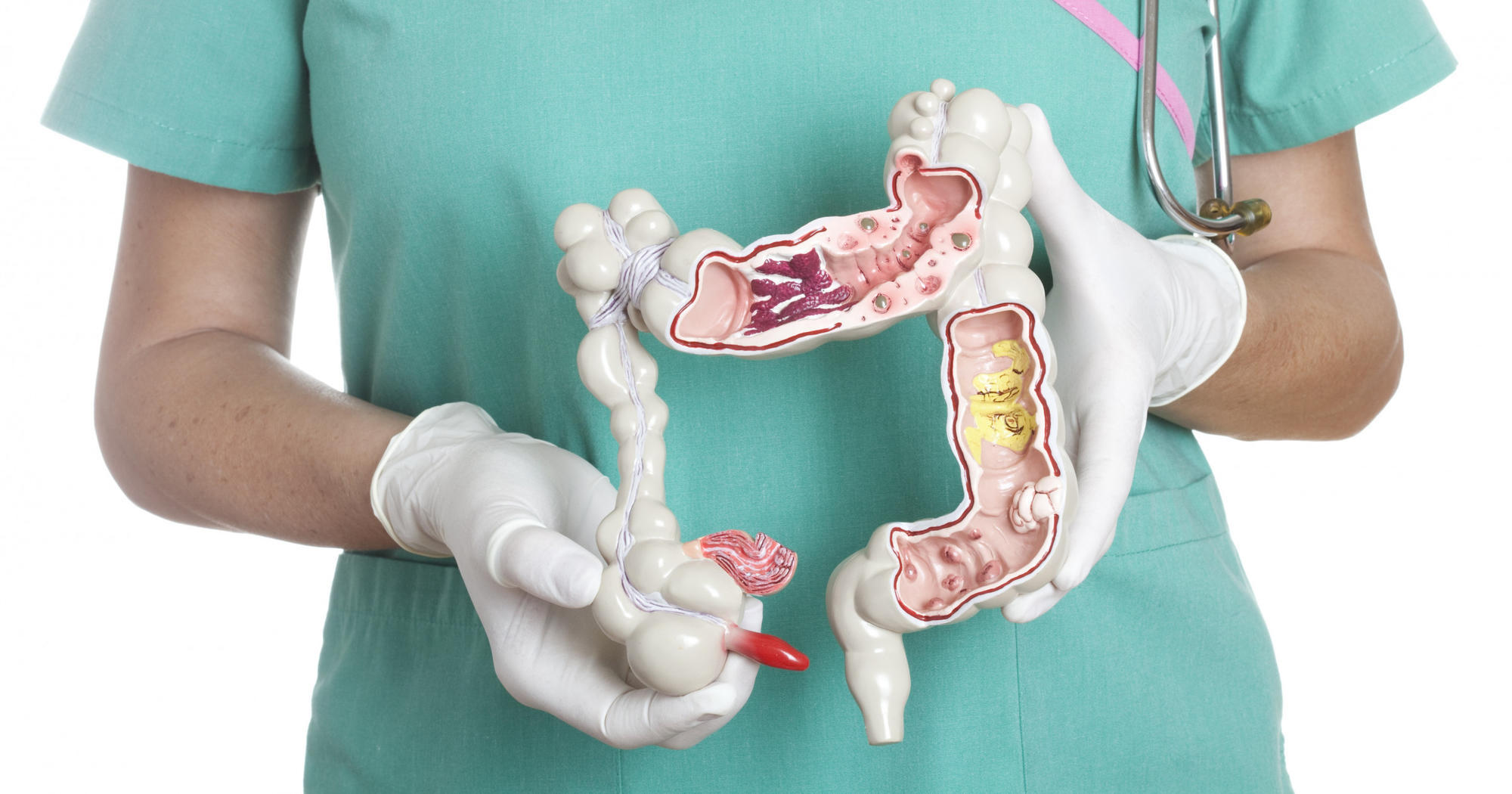
Це лікар, який займається проблемами прямої кишки та періанальної області (область навколо анального отвору, — ред.). Розрізняють малу проктологію (геморой, анальні тріщини, свищі), а є велика проктологія, яка займається всім прямим кишківником.
Частіше за все це геморой. Крім цього, звертаються з анальними тріщинами та свищами.
Перед відвідуванням лікаря людина має прочистити пряму кишку. Як правило, напередодні ввечері робиться клізма та ще одна — за дві години до прийому. У наш час зробити це дуже легко, бо в аптеках продають вже готові клізми.
Однаково. Як чоловіки звертаються, так й жінки. Частіше за все звертаються люди, у яких робота пов’язана з довгим сидінням.
Якщо це плановий огляд, то краще почекати поки вони закінчаться. Але якщо ситуація термінова — завжди приймають.
Грубо кажучи геморой — це хвороба, при якій випадає слизова стінка кишківника з кровоносними судинами. Вирізняють чотири ступені геморою, згідно з якими обирається метод лікування: від консервативного до оперативного втручання.
Так, вплинула. Люди вимушені довго сидіти на роботі, тож кількість пацієнтів з гемороєм зросла. Також частішими стали випадки, коли в гемороїдальних вузлах утворюються тромби.

Звісно. Це можуть бути тромбози гемороїдальних вузлів з його некрозом. Може додатися вторинна інфекція. Також може бути кровотеча у прямому кишківнику — це трапляється найчастіше.
Якщо це сидячий образ життя, то робити паузи. Година роботи — 10-15 хвилин руху. Це також стосується водіїв та далекобійників. Треба слідкувати, щоб не було закрепів. Обмеження фізичних навантажень. Часто буває, що у людини, яка займається важкою фізичною працею, виникає геморой. На початкових стадіях слід пити венотоніки (препарати, які тонізують вени та поліпшують якість стінок судин, — ред.).
Спочатку це консультація з лікарем. Визначається ступінь геморою. Якщо ступінь захворювання перший — можна обійтися консервативним лікуванням. Але якщо ступінь другий та вище — краще не відтягувати та робити операцію.
Напередодні пацієнт має підготуватися: прийняти препарат, що викликає медикаментозну діарею, а якщо пацієнту боляче ходити до туалету — зробити клізму. Все інше залежить від того, скільки людина буде перебувати у відділені — це обговорюється індивідуально.

Спочатку пацієнт проходить обстеження, де виявляється проблема та ступінь її важкості. Потім треба здати низку аналізів: загальний аналіз крові та сечі, біохімічний аналіз крові, аналіз на групу крові, аналіз на гепатит. Обов’язково робиться флюорографія та кардіограма.
Потім обирається метод анестезії: чи буде це загальна анестезія, чи спинномозкова, чи епідурально-сакральна (коли після уколу людина нічого не відчуває нижче пупка 4-6 годин).
Якщо з аналізами все гаразд, призначають дату і час операції.
Якщо геморой другого ступеня — роблять латексне лігування. Це коли за допомогою латексних кілець стискають гемороїдальний вузол, перетискаючи кровоносні судини, що його підживлюють. В результаті тканини вузла відмирають та він відпадає.
На третьому та четвертому ступені роблять лазерну абляцію вен (лікування за допомогою спеціально лазера, — ред.).
Це хірургія і тут не можна сказати однозначно. Зазвичай від 15 до 45 хвилин. Але тут все відносно.
Це теж залежить від складності операції. Загалом від двох до п’яти діб. Період повного загоєння та реабілітації займає до одного місяця. Якщо випадок нескладний — пацієнт вже наступного дня може їхати додому.
В першу добу можна пити негазовану воду. Наступного дня можна їсти кисломолочні продукти з мінімальним вмістом жиру, банани. Далі можна їсти супи, бульйони та рідке картопляне пюре. Потім вже призначається спеціальна дієта, яка містить велику кількість клітковини. Це робиться для того, щоб у пацієнта кал був кашоподібний та не було закрепів.
Так. Треба проходити обстеження 3-4 рази для того, щоб проконтролювати процес загоєння. І тільки коли ми бачимо, що все перебуває на фінальній стадії — тоді ми кажемо одне одному “до побачення”.
Парапроктит — це запалення параректальної клітковини (скупчення жирової тканини, що оточує кишку з усіх боків, — ред.), що утворюється внаслідок ускладнення від кишкових свищів (канал, який утворюється в м’яких тканинах періанальної області, — ред.). У деяких випадках парапроктит утворюється внаслідок пошкодження кишки чужорідними тілами. У деяких особливо важких випадках, наприклад при панпарапроктиті з флегмоною Фур’є, гній потрапляє навіть до поперекової, пахової області.
Тому якщо людина відчуває у себе там ущільнення, почервоніння та підіймається температура — не треба зволікати та чекати, що воно само пройде. Звертайтеся до лікаря.
Оперативно. Спочатку гнійники розрізають, промивають та встановлюють дренаж на весь період лікування. Потім пацієнту роблять висічення свища.
Поліп прямої кишки — це доброякісні пухлини на слизовій оболонці. Але вони можуть переродитися вже в недоброякісні. Є поліп — не треба чекати та стежити за ним. Треба видаляти ці новоутворення. Після видалення зразки завжди відправляються на гістологічне дослідження на предмет недоброякісних новоутворень.
Операція проходить швидко та безболісно. Електроножем чи лазерним ножем поліп висікають до м’язового шару. Це нескладна операція, тож через декілька годин — максимум наступного дня пацієнт вже може йти додому.

Це випадіння кишки внаслідок слабкості м’язового каркаса, що її тримає. Випадіння може призвести до некрозу тканин кишки, а це велика проблема.
При деяких випадках треба робити складні порожнинні операції. Це вже велика проктологія.
Частіше ця проблема зустрічається у жінок після пологів. Або вже у літніх людей, в яких м’язи, що тримають пряму кишку, вже слабкі та не можуть впоратися зі своїм призначенням.
Людям, які звертаються (а частіше за все це ургентна ситуація) під загальним наркозом вправляють кишку, після чого пацієнт готується до планової операції, де йому будуть зміцнювати м’язи.
Це огляд періанальної області, пальцеве дослідження та обов’язково аноскопія чи ректороманоскопія. Аноскопія — це огляд прямої кишки на 5-7 сантиметрів за допомогою спеціально приладу — аноскопу. Ректороманоскопія — це глибше дослідження: огляд прямої кишки та деяких ділянок сигмоподібної кишки.
У деяких випадках робиться колоноскопія — огляд всієї товстої кишки.
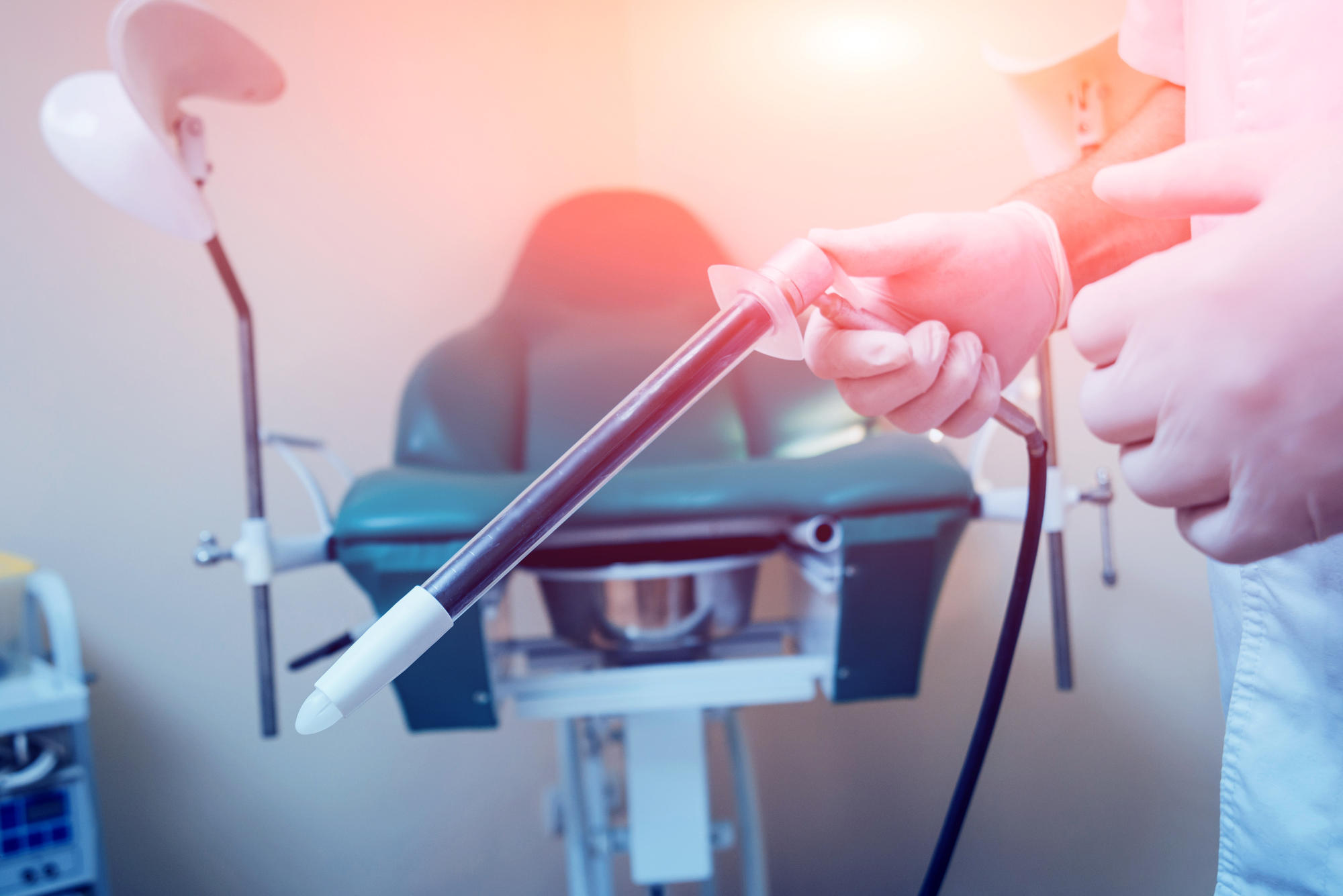
Аноскопія та ректороманоскопія майже не викликають неприємних відчуттів. Колоноскопію у деяких випадках можна зробити з анестезією.
Хоча б раз на рік. Але якщо є скарги на свербіж, кров’яні виділення тощо — тоді візит до лікаря відтягувати не треба. Бо можна запустити хворобу, і тоді лікування буде довгим та не зовсім приємним.
Читайте також: